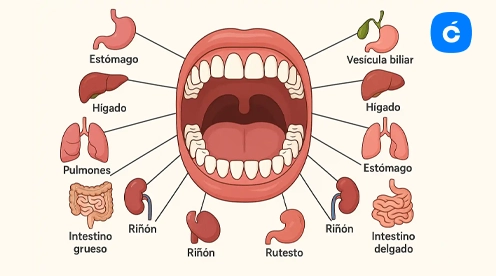
Desde la medicina integrativa, cada diente forma parte de un sistema interconectado: una infección dental crónica puede afectar órganos distantes, y una disfunción en un órgano puede reflejarse en un diente concreto.

Si tienes infección de muela descubre cuáles son las causas, síntomas y tratamientos más efectivos.

Una infección de muela puede causar dolor intenso, hinchazón y fiebre. El tratamiento requiere atención dental, antibióticos y, en algunos casos, endodoncia o extracción.
Varias razones pueden provocar la infección de una muela, entre ellas las caries, enfermedades periodontales, traumatismos y heridas ocasionadas por objetos punzantes.
Las caries comienzan como pequeños agujeros en el esmalte dental creados por la descomposición bacteriana. Sin tratamiento, estas bacterias avanzan hacia la dentina y la pulpa del diente, infectando el nervio y desencadenando un absceso.
Las caries son el resultado de la actividad de bacterias en la placa dental que metabolizan azúcares y producen ácidos. Los principales culpables suelen ser las bacterias Streptococcus mutans y Lactobacillus, que erosionan el esmalte y permiten la entrada de infecciones.

La gingivitis es la fase temprana de la enfermedad periodontal. Se caracteriza por inflamación y enrojecimiento de las encías debido a la acumulación de placa y bacterias. Si no se trata, puede evolucionar a la periodontitis.
Cuando la gingivitis no se controla, progresa a periodontitis. En esta etapa, las encías se deterioran y empiezan a formarse bolsas periodontales entre las encías y los dientes. Estas bolsas acumulan más bacterias y desechos, agravando la infección.
Las bolsas periodontales son espacios formados entre el diente y el tejido circundante debido a la destrucción de las estructuras de soporte. Estas bolsas crean un entorno idóneo para la proliferación de bacterias, aumentando el riesgo de infecciones severas.
Los traumatismos que provocan fracturas o astillas en un diente facilitan la entrada de bacterias. Las grietas actúan como puertas de acceso directo a la pulpa dental, favoreciendo la invasión bacteriana y posibles infecciones.
El uso de objetos punzantes como palillos de dientes o la mordida de objetos duros pueden causar lesiones en las encías. Estas heridas actúan como puntos de entrada para las bacterias, incrementando el riesgo de infección.
Reconocer los síntomas de una infección de muela es esencial para recibir tratamiento a tiempo y prevenir complicaciones serias. A continuación, se describen los principales síntomas de una infección dental.
El dolor es característico de una infección de muela y se describe como agudo, pulsátil o punzante. Este dolor no se alivia con el tiempo y puede empeorar, afectando actividades diarias y descanso nocturno.
Un absceso dental es una acumulación de pus que se forma debido a una infección bacteriana dentro de la muela o en la encía. Este absceso aparece como una inflamación visible y puede causar dolor significativo.
Un diente infectado suele ser más sensible al calor y al frío. Esta sensibilidad puede manifestarse como una molestia aguda al consumir bebidas y alimentos a temperaturas extremas.
Aplicar presión sobre el diente afectado, como al masticar, puede incrementar el dolor. Esta molestia puede dificultar la ingesta de alimentos sólidos.
La presencia de pus debido a la infección puede generar un sabor amargo en la boca y con frecuencia se asocia con mal aliento o halitosis.
La fiebre es un indicador de que la infección está avanzando. Puede ir acompañada de un malestar general que incluye cansancio y sensación de enfermedad.

Los ganglios linfáticos, especialmente en el cuello y la mandíbula, pueden inflamarse debido a la infección. Esta inflamación es una señal de que el cuerpo está combatiendo la infección.
La infección puede causar la supuración de un material espeso de las encías. Esta supuración es un indicativo claro de la presencia de un absceso y requiere atención médica inmediata.
Una identificación precisa de una infección dental es crucial para definir el tratamiento adecuado. A continuación, se detallan los métodos más comunes para su diagnóstico.
El examen clínico es una parte fundamental en la identificación de una infección dental. El dentista realiza una inspección visual y táctil detallada de los dientes, encías y áreas circundantes. Durante este proceso, se busca detectar signos visibles de infección, como inflamación, enrojecimiento y la presencia de abscesos. También se realiza una exploración táctil para identificar áreas de dolor o sensibilidad extrema.
Las pruebas de sensibilidad son esenciales para evaluar la respuesta del diente afectado a diversos estímulos. Estas pruebas ayudan a determinar la gravedad de la infección y la posible afectación del nervio dental. Las pruebas más comunes incluyen:

Las radiografías dentales son herramientas indispensables para un diagnóstico completo de la infección dental. Permiten una visualización interna detallada que ayuda a identificar el origen y la extensión de la infección. Los tipos de radiografías más utilizados son:
El tratamiento de una infección de muela busca eliminar la infección, aliviar el dolor y prevenir complicaciones. Varias opciones abarcan desde medicamentos hasta procedimientos dentales complejos.
Los antibióticos son esenciales para combatir las infecciones bacterianas dentales. Un dentista los prescribe y supervisa para asegurar una dosificación y duración adecuadas. Estos medicamentos ayudan a reducir la infección y controlar los síntomas, aunque a menudo se combinan con otros tratamientos para resolver completamente el problema.
Al esperar tratamiento profesional, existen algunos remedios caseros que pueden brindar alivio temporal. Deben realizarse siempre bajo la recomendación de un dentista.
Este método puede ayudar a reducir la inflamación y controlar la propagación de bacterias. Para realizar el enjuague, se disuelve media cucharadita de sal en un vaso de agua templada y se utiliza para enjuagar la boca varias veces al día.
Los analgésicos de venta libre como el ibuprofeno o el paracetamol pueden aliviar temporalmente el dolor. Es importante seguir las indicaciones del envase y utilizar estos medicamentos bajo la supervisión de un profesional para evitar posibles efectos secundarios o interacciones con otros medicamentos.

Los tratamientos profesionales son necesarios para eliminar por completo la infección y asegurar la salud bucal a largo plazo. Estos procedimientos son realizados por dentistas y pueden variar según la gravedad de la infección.
Cuando la infección afecta el nervio del diente, se realiza una endodoncia. Este tratamiento consiste en eliminar la pulpa infectada, limpiar el conducto radicular y sellarlo. Esta técnica permite conservar el diente afectado y prevenir futuras infecciones.
En casos graves, cuando el diente no puede ser salvado, la extracción es la opción más viable. Es común en muelas del juicio que no tienen un papel esencial en la funcionalidad bucal. El procedimiento implica la remoción completa del diente afectado, seguido de cuidados posteriores para asegurar una adecuada cicatrización.
En situaciones complejas, puede ser necesario realizar una cirugía para drenar un absceso dental. Este procedimiento puede implicar la apertura de la encía para liberar el pus acumulado. En casos extremos, la hospitalización podría ser necesaria para manejar adecuadamente la infección y prevenir complicaciones sistémicas.
Las infecciones dentales no tratadas pueden evolucionar hacia problemas de salud serios y sistémicos, que pueden tener consecuencias graves.
La proliferación bacteriana puede destruir progresivamente la estructura del diente afectado, así como el tejido que lo sostiene. Esto debilita el diente, provocando su movilidad y, eventualmente, su caída. La ausencia de un diente puede afectar la funcionalidad dental y la estética bucal, además de alterar la mordida y la alineación de los dientes restantes.
Una infección dental puede propagarse a través del torrente sanguíneo, causando una condición potencialmente mortal conocida como sepsis. La sepsis desencadena una respuesta inflamatoria masiva en el cuerpo, que puede llevar a una disfunción orgánica múltiple y, en casos severos, a la muerte. La diseminación de bacterias desde una infección bucal destaca la importancia de tratar estas infecciones con rapidez y eficiencia.
El proceso infeccioso puede extenderse desde el diente afectado hasta las estructuras óseas circundantes, desencadenando osteomielitis. Este trastorno consiste en la inflamación del hueso y la médula ósea debido a la invasión bacteriana. Los síntomas comunes incluyen dolor severo en la mandíbula, fiebre y malestar general. La osteomielitis requiere tratamiento prolongado y puede provocar complicaciones duraderas si no se aborda adecuadamente.
Las bacterias procedentes de una infección dental pueden entrar en el torrente sanguíneo y trasladarse hasta el corazón, donde pueden causar endocarditis. Esta condición implica la inflamación de la membrana interna del corazón y sus válvulas. La endocarditis puede resultar en daño valvular permanente, insuficiencia cardíaca y otros problemas cardiovasculares serios. La conexión entre la salud dental y la salud cardíaca resalta la necesidad de mantener una correcta higiene bucal y tratar rápidamente cualquier infección dental.
La prevención de infecciones dentales es fundamental para mantener una buena salud bucal y evitar complicaciones graves. Aquí se detallan los hábitos esenciales que ayudan a prevenir la aparición de infecciones dentales.
Una adecuada rutina de higiene bucal es la base para prevenir infecciones dentales. Esta incluye varios aspectos críticos que deben ser integrados en el cuidado diario de los dientes y encías.

Tratarlas precozmente es crucial para evitar que progresen y causen infecciones. La atención odontológica regular permite detectar y tratar las caries antes de que se conviertan en un problema mayor.
Los traumatismos y fracturas dentales deben ser atendidos rápidamente para prevenir infecciones. La atención oportuna puede salvar el diente y evitar complicaciones severas.
¿Cuánto tiempo puede tardar una caries en causar una infección en la muela?
Depende de la higiene bucal y la dieta, pero puede tardar de meses a años. La progresión puede ser rápida sin tratamiento adecuado.
¿Qué pruebas de sensibilidad dental indican una infección?
Pruebas térmicas (calor o frío) y de percusión (golpeo suave del diente). Una alta sensibilidad puede indicar infección.
¿Qué tratamientos se consideran si la endodoncia no es viable?
La extracción dental es común si la endodoncia no es viable, seguida de opciones de reemplazo como implantes o puentes.
¿Qué complicaciones sistémicas pueden surgir de una infección dental no tratada?
Complicaciones como sepsis, osteomielitis y endocarditis. Se previenen con tratamiento oportuno y buena higiene bucal.
¿Qué medidas preventivas deben tomar las personas propensas a infecciones dentales por enfermedades periodontales?
Mantener una estricta higiene bucal, usar enjuagues antibacterianos, realizar revisiones y limpiezas dentales regulares, y seguir tratamientos específicos para la periodontitis.

En Clínicas ClearDent, entendemos la importancia de prevenir y tratar las infecciones dentales para mantener una salud bucal óptima. Las caries, enfermedades periodontales y traumatismos dentales son las principales causas de infecciones en las muelas. Reconocer los síntomas y buscar atención profesional oportuna es crucial para evitar complicaciones graves como la pérdida de dientes y la propagación de infecciones sistémicas. En ClearDent, su salud dental es nuestra prioridad.



Desde la medicina integrativa, cada diente forma parte de un sistema interconectado: una infección dental crónica puede afectar órganos distantes, y una disfunción en un órgano puede reflejarse en un diente concreto.


Te explicamos cómo puede afectar el cambio de hora en tu salud bucodental y por qué tienes que estar atento a este problema

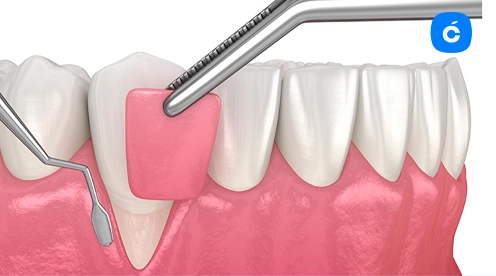
La retracción gingival es uno de los problemas periodontales más frecuentes en la práctica odontológica moderna. Este fenómeno, caracterizado por la pérdida progresiva del tejido de las encías que deja expuestas las raíces dentales, afecta tanto a la funcionalidad como a la estética de la sonrisa.

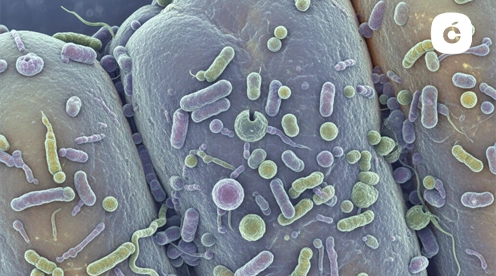
En cada milímetro de tu cavidad bucal habita un ecosistema extraordinariamente complejo y dinámico. La microbiota oral constituye la segunda comunidad microbiana más abundante del cuerpo humano, solo superada por la intestinal. Este universo microscópico alberga millones de microorganismos que desempeñan funciones esenciales para nuestra salud, no solo bucal sino también sistémica. Un solo diente […]

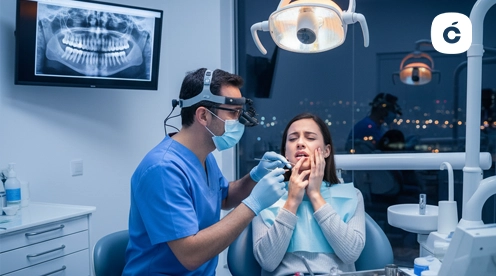
Cuando surge un problema dental grave fuera del horario habitual, el dolor y la preocupación pueden ser abrumadores. Saber dónde encontrar urgencias dentales 24 horas cerca de mí en España puede marcar la diferencia entre una resolución rápida y horas de sufrimiento innecesario.


La parestesia es una alteración de la sensibilidad que provoca hormigueo o adormecimiento. Descubre sus causas, síntomas y tratamientos.


Guía completa sobre dentadura postiza: tipos, precios desde 400€, cuidados, ventajas e inconvenientes. Comparativa con implantes dentales. Información profesional 2026


Descubre qué es la vitamina K2 y para qué sirve en tu salud dental y ósea. Los expertos de ClearDent te explican sus beneficios esenciales.

