La anquilosis se define médicamente como la fusión patológica o fijación anormal de estructuras anatómicas normalmente móviles, mediante tejido fibroso, cartilaginoso o óseo, que resulta en pérdida parcial o completa del movimiento funcional. En el contexto odontológico específico, representa la fusión directa entre la raíz dental y el hueso alveolar, eliminando el espacio del ligamento periodontal y comprometiendo la movilidad dental fisiológica. Etimológicamente, el término deriva del griego ankylosis (ἀγκύλωσις), compuesto por ankylos (curvado, rígido) y el sufijo -osis (condición), estableciendo literalmente el concepto de «condición de rigidez».
Internacionalmente se denomina ankylosis en inglés, ankylose en francés, Ankylose en alemán, y anchilosi en italiano. Los sinónimos técnicos incluyen fusión dentoalveolar, coalescencia radicular, sinostosis dentoalveolar, fusión periodontal y osificación del ligamento periodontal. Según la clasificación internacional de enfermedades ICD-11, se codifica bajo DA02.2 (Ankylosis of teeth) para la anquilosis dental y FA56 (Ankylosis of temporomandibular joint) para la anquilosis temporomandibular, perteneciendo al grupo de trastornos del desarrollo y patología articular.
Históricamente, la primera descripción sistemática fue realizada por Albucasis (Abu al-Qasim al-Zahrawi) en el siglo XI, quien documentó casos de dientes fijos en tratados médicos árabes. Guy de Chauliac en 1363 proporcionó la primera clasificación occidental diferenciando anquilosis verdadera de pseudoanquilosis. John Hunter en 1771 estableció las bases anatómicas modernas describiendo la fusión ósea directa. Pierre Fauchard en el siglo XVIII desarrolló los primeros intentos terapéuticos quirúrgicos. La comprensión contemporánea evolucionó con los estudios de Orban (1957) sobre histopatología periodontal y Andreasen (1981) sobre anquilosis post-traumática.
Los estudios epidemiológicos más recientes indican una prevalencia global de anquilosis dental de 0.5-2.5% en dentición permanente y 1.5-9.6% en dentición temporal. La incidencia es significativamente mayor en dientes temporales posteriores (7-14%) comparado con anteriores (1-3%). La distribución anatómica muestra predilección por molares mandibulares (60-70% de casos) seguidos por molares maxilares (20-25%) e incisivos (10-15%).
La variación demográfica indica mayor prevalencia en poblaciones asiáticas (3-8%) comparado con caucásicas (0.5-2%) y africanas (1-4%). La distribución por sexo muestra ligera predominancia femenina (1.2:1) en anquilosis dental y marcada predominancia masculina (3:1) en anquilosis temporomandibular. La edad de presentación típica es bimodal: pico infantil (6-12 años) para anquilosis post-traumática y pico adulto (40-60 años) para anquilosis degenerativa.
La morbimortalidad asociada es baja pero el impacto funcional es significativo. La anquilosis dental causa maloclusión en 80-90% de casos, alteraciones de la erupción adyacente (65-75%), reabsorción radicular de dientes vecinos (15-25%) y problemas estéticos (40-60%). La anquilosis temporomandibular genera limitación de apertura oral <35 mm en 70-85% de casos y disfagia en 30-45%.
La relevancia clínica actual en odontología moderna radica en ser una causa mayor de maloclusión en desarrollo, factor determinante en planificación ortodóncica, condición que requiere manejo multidisciplinario y entidad con impacto significativo en calidad de vida. Los avances tecnológicos en diagnóstico por imagen, técnicas quirúrgicas microquirúrgicas y terapias regenerativas han mejorado sustancialmente el pronóstico y opciones terapéuticas.
La fisiopatología de la anquilosis involucra la alteración fundamental de la arquitectura del ligamento periodontal y la subsecuente metaplasia tisular que conduce a la formación de puentes óseos, fibrosos o cartilaginosos entre superficies radiculares y hueso alveolar. El proceso patogénico inicial comprende la lesión o muerte de células del ligamento periodontal, particularmente fibroblastos especializados y células progenitoras mesenquimales, que mantienen la homeostasis del espacio periodontal.
Los mecanismos moleculares fundamentales incluyen la desregulación de vías de señalización Wnt/β-catenina, BMP/Smad y TGF-β, que controlan la diferenciación celular y remodelación tisular. La sobreexpresión de proteínas morfogenéticas óseas (BMP-2, BMP-4, BMP-7) con concentraciones tisulares >500 ng/g vs <100 ng/g normal induce diferenciación osteoblástica ectópica. La activación anormal de Runx2 y Osterix promueve osteogénesis en sitios inapropiados.
A nivel celular, la anquilosis se caracteriza por invasión de células osteoprogenenitoras desde espacios medulares adyacentes y diferenciación aberrante de células mesenquimales residuales del ligamento periodontal. La cascada inflamatoria inicial eleva niveles de IL-1β (>200 pg/mL vs <50 pg/mL normal), TNF-α (>150 pg/mL vs <30 pg/mL normal) y PDGF (>80 ng/mL vs <20 ng/mL normal).
Los procesos bioquímicos específicos involucran alteraciones en la síntesis y degradación de colágeno. La relación colágeno tipo I/tipo III se incrementa de 3:1 (normal) a 8:1 (anquilosis), indicando maduración fibrótica. La actividad de colagenasa (MMP-1) disminuye 75-85%, mientras inhibidores tisulares (TIMP-1, TIMP-2) se elevan 300-400%, favoreciendo deposición colágena neta.
Las interacciones tisulares incluyen pérdida progresiva de fibras de Sharpey, obliteración del espacio periodontal y sustitución por tejido óseo maduro con sistemas haversianos completos. El flujo sanguíneo periodontal disminuye 60-80% medido por microesferas radioactivas, comprometiendo nutrición celular y capacidad regenerativa.
Los factores genéticos identificados incluyen polimorfismos en COL1A1 (rs1800012) asociado con incremento 2.3 veces en riesgo de anquilosis, BMP4 (rs17563) con riesgo relativo de 1.8, y RANKL (rs9594738) relacionado con remodelación ósea alterada. Los estudios de asociación genómica identifican loci de susceptibilidad en cromosomas 4q21, 6p21 y 12q13.
Los modelos biomecánicos demuestran alteraciones críticas en la distribución de fuerzas oclusales. La pérdida del ligamento periodontal elimina el efecto amortiguador, concentrando tensiones en estructuras adyacentes. El módulo de elasticidad del complejo diente-hueso se incrementa de 50-100 MPa (normal) a 15,000-20,000 MPa (anquilosis), generando transmisión directa de fuerzas.
Las teorías fisiopatológicas actuales proponen un modelo multifactorial donde daño inicial del ligamento periodontal desencadena cascadas inflamatorias y regenerativas descontroladas. La hipótesis de «campo de batalla biológico» sugiere competencia entre células regenerativas periodontales y células osteogénicas invasoras, determinando el resultado final según balance local de factores promotores e inhibidores de anquilosis.
La anquilosis presenta características clínicas distintivas que varían según localización anatómica, grado de fusión y tiempo de evolución. En anquilosis dental, el signo patognomónico cardinal es la ausencia completa de movilidad fisiológica, confirmada mediante pruebas de percusión que producen sonido metálico agudo característico en contraste con el sonido sordo normal de dientes sanos.
La apariencia macroscópica de dientes anquilosados muestra frecuentemente infraoclusión progresiva con diferencias de altura de 2-8 mm respecto a dientes adyacentes. La corona presenta coloración normal inicialmente, pero puede desarrollar tonalidades grisáceas o amarillentas por alteraciones circulatorias pulpares. La forma coronaria se mantiene inalterada, pero la textura superficial puede mostrar rugosidades por ausencia de micromovimientos fisiológicos.
El examen radiográfico revela hallazgos patognomónicos: pérdida completa o parcial del espacio periodontal, visible como línea radiolúcida continua de 0.2-0.4 mm en dientes normales pero ausente o interrumpida en anquilosis. La lámina dura circundante se presenta engrosada e irregular, y pueden observarse puentes radiopacos conectando raíz y hueso alveolar.
Las características microscópicas demuestran fusión directa entre cemento radicular y hueso alveolar, con ausencia total del ligamento periodontal en áreas afectadas. La histología muestra tejido óseo maduro con laminillas concéntricas, osteocitos viables en lagunas características y sistemas haversianos completos. El cemento residual presenta líneas de reabsorción activa con osteoclastos multinucleados adyacentes.
La distribución anatómica específica muestra predilección marcada por molares primarios mandibulares (75-80% de casos), particularmente segundos molares. En dentición permanente, incisivos centrales superiores representan 40-45% de casos, seguidos por caninos (25-30%) y molares (20-25%). La anquilosis bilateral simultánea es rara (<5%) y sugiere factores sistémicos subyacentes.
Las variaciones según edad muestran patrones distintos: en niños (6-12 años), predomina anquilosis post-traumática con presentación aguda tras lesión documentada. En adolescentes (13-18 años), prevalece anquilosis idiopática con inicio insidioso durante crecimiento activo. En adultos (>18 años), domina anquilosis asociada a procedimientos quirúrgicos o patología inflamatoria crónica.
Las diferencias por sexo incluyen mayor incidencia femenina (60-65%) en anquilosis dental, posiblemente relacionada con factores hormonales que influyen en remodelación ósea. La anquilosis temporomandibular muestra predominio masculino marcado (75-80%), asociado con mayor incidencia de trauma facial y actividades deportivas de contacto.
Los patrones de presentación temporal varían: anquilosis aguda (1-6 meses post-lesión) caracterizada por pérdida rápida de movilidad y infraoclusión progresiva; anquilosis crónica (>6 meses) con desarrollo gradual e insidioso; anquilosis recurrente tras tratamiento quirúrgico inadecuado (15-25% de casos).
La progresión temporal típica en niños incluye infraoclusión inicial de 1-2 mm en primeros 6 meses, progresión a 3-5 mm en segundo año y establecimiento de diferencia final de 5-8 mm en casos severos. La velocidad de progresión correlaciona inversamente con edad: mayor en crecimiento activo (0.5-1 mm/año) vs adultos (0.1-0.3 mm/año).
Los signos patognomónicos incluyen ausencia de respuesta a fuerzas ortodóncicas convencionales, sonido metálico característico a la percusión, infraoclusión progresiva sin causa aparente, alteración de erupción de dientes adyacentes y asimetría facial en casos unilaterales severos.
La etiología de la anquilosis es multifactorial, involucrando factores predisponentes genéticos, ambientales y traumáticos que alteran la homeostasis del ligamento periodontal y desencadenan procesos de metaplasia tisular. Las causas primarias más frecuentes incluyen trauma dentoalveolar (40-50% de casos), infecciones odontogénicas severas (20-25%), procedimientos quirúrgicos invasivos (15-20%) y factores idiopáticos o genéticos (10-15%).
El trauma dentoalveolar constituye el factor etiológico principal, particularmente luxaciones severas, avulsiones con reimplantación, fracturas radiculares horizontales y lesiones por impacto directo. Los estudios prospectivos demuestran incidencia de anquilosis del 15-20% tras luxación lateral, 25-35% tras luxación intrusiva y 40-60% tras avulsión con reimplantación tardía (>60 minutos extra-oral).
Los factores predisponentes genéticos incluyen polimorfismos en genes reguladores de remodelación ósea. La variante COL1A1 rs1800012 incrementa el riesgo 2.3 veces (IC 95%: 1.4-3.8), mientras BMP4 rs17563 confiere riesgo relativo de 1.8 (IC 95%: 1.2-2.7). Los análisis de segregación familiar sugieren heredabilidad del 30-40% con patrón de herencia multifactorial.
Los cofactores sistémicos críticos comprenden trastornos metabólicos óseos como osteopetrosis (riesgo incrementado 5-8 veces), displasia fibrosa (riesgo 3-4 veces), hiperparatiroidismo primario y enfermedad de Paget. Los trastornos del tejido conectivo incluyendo síndrome de Ehlers-Danlos tipo VII y osteogénesis imperfecta presentan asociación significativa.
Las infecciones odontogénicas causales incluyen periodontitis apical crónica con exacerbaciones agudas repetidas, osteomielitis localizada, abscesos dentoalveolares recurrentes y infecciones post-quirúrgicas. La carga bacteriana crítica >10^6 UFC/mL de especies osteolíticas como Actinobacillus actinomycetemcomitans y Porphyromonas gingivalis correlaciona con mayor riesgo.
Los moduladores farmacológicos incluyen bifosfonatos que alteran remodelación ósea normal (riesgo relativo 2.1), corticosteroides sistémicos crónicos que comprometen cicatrización periodontal, quimioterapia citotóxica que afecta células progenitoras y radioterapia de cabeza y cuello con dosis >40 Gy.
Los factores ambientales incluyen déficit nutricional proteico (albúmina <3.0 g/dL), deficiencia de vitamina D (25-OH-D3 <20 ng/mL), déficit de calcio (ingesta <800 mg/día) y carencia de vitamina C (ácido ascórbico <30 mg/L sérico). El tabaquismo incrementa riesgo 1.6 veces por compromiso vascular periodontal.
Los factores ocupacionales y deportivos relevantes incluyen deportes de contacto (rugby, boxeo, hockey) con incidencia 10-15 veces mayor, actividades de alto riesgo traumático (motociclismo, ciclismo extremo) y exposición laboral a vibraciones crónicas que pueden alterar microcirculación periodontal.
Los estudios de cohortes prospectivos han identificado factores independientes de riesgo: edad <12 años al momento del trauma (HR: 2.8), tiempo extra-oral >60 minutos en avulsiones (HR: 4.2), período seco sin medio de conservación (HR: 3.1), contaminación bacteriana de superficie radicular (HR: 2.4) y manipulación radicular excesiva durante reimplantación (HR: 1.9).
Los meta-análisis recientes confirman que factores protectores incluyen reimplantación inmediata <20 minutos (RR: 0.3), conservación en medio fisiológico apropiado (leche, solución salina, medio de cultivo) (RR: 0.4), tratamiento endodóntico temprano preventivo (RR: 0.6), ferulización flexible por período limitado (RR: 0.7) y seguimiento clínico protocolarizado con intervención temprana ante signos iniciales (RR: 0.5).
El diagnóstico diferencial de la anquilosis requiere distinción precisa de múltiples condiciones que pueden simular pérdida de movilidad dental o limitación de movimiento articular. Los criterios de inclusión para anquilosis verdadera incluyen ausencia completa de movilidad fisiológica, confirmación radiográfica de fusión ósea directa, sonido metálico característico a la percusión y progresión temporal documentada.
La impactación dental constituye el principal diagnóstico diferencial, caracterizándose por ausencia de erupción normal pero mantenimiento del espacio periodontal radiográficamente visible. Los dientes impactados conservan movilidad mínima detectable clínicamente y responden apropiadamente a fuerzas ortodóncicas, contrastando con la resistencia absoluta de dientes anquilosados.
La reabsorción radicular externa severa puede simular anquilosis por pérdida aparente de movilidad, pero se distingue por mantenimiento del espacio periodontal residual, presencia de dolor a la percusión en casos activos y hallazgos radiográficos característicos de cavidades de reabsorción con bordes irregulares.
La esclerosis ósea localizada o osteosclerosis idiopática presenta radiopacidad aumentada periapical pero preserva el espacio periodontal normal. Los dientes afectados mantienen movilidad fisiológica y responden normalmente a pruebas de vitalidad, contrastando con posibles alteraciones pulpares en anquilosis.
El quiste radicular grande puede causar expansión ósea y aparente fijación dental, pero se caracteriza por radiolucidez circunscrita característica, mantenimiento del espacio periodontal y movilidad dental conservada. La aspiración diagnóstica confirma contenido líquido quístico.
Los métodos diagnósticos específicos incluyen pruebas de movilidad cuantificadas mediante Periotest que muestran valores >20 en anquilosis vs -8 a +9 en dientes normales. La percusión diagnóstica produce sonido metálico agudo distintivo comparado con sonido sordo normal. Las fuerzas ortodóncicas test de 50-150 g durante 4-6 semanas no producen movimiento detectable en anquilosis.
Las pruebas complementarias incluyen radiografía periapical de alta resolución que demuestra pérdida focal o difusa del espacio periodontal, tomografía computarizada cone-beam (CBCT) para evaluación tridimensional de fusión ósea, resonancia magnética para valorar tejidos blandos adyacentes y gammagrafía ósea con Tc-99m que muestra captación aumentada en áreas de remodelación activa.
Los algoritmos diagnósticos inician con historia clínica detallada incluyendo antecedentes traumáticos, cronología de síntomas, tratamientos previos y factores familiares. El examen físico sistemático incluye evaluación de movilidad, percusión, palpación, pruebas de vitalidad pulpar y análisis oclusal. La confirmación radiográfica bilateral comparativa es esencial.
Las tecnologías diagnósticas avanzadas incluyen análisis de frecuencia de resonancia (RFA) que muestra valores ISQ >80 en anquilosis vs 55-85 en dientes normales, ultrasonografía de alta frecuencia para evaluación del ligamento periodontal, tomografía por coherencia óptica (OCT) para análisis microscópico in vivo y espectroscopía Raman para caracterización molecular tisular.
Las limitaciones diagnósticas incluyen anquilosis parcial inicial que puede presentar movilidad residual mínima, dificultad para detectar áreas focales pequeñas de fusión en radiografías convencionales, interpretación compleja en dientes con restauraciones metálicas extensas y variabilidad interoperador en pruebas clínicas subjetivas.
Los casos difíciles incluyen anquilosis parcial progresiva en desarrollo, diagnóstico diferencial con luxación lateral no resuelta, distinción de fibrosis periodontal severa post-infecciosa, evaluación en pacientes con múltiples anomalías dentales concurrentes y determinación de extensión precisa en planificación quirúrgica.
El manejo de la anquilosis requiere abordaje multidisciplinario personalizado según localización, extensión, edad del paciente y objetivos funcionales específicos. Los algoritmos terapéuticos se estratifican en opciones conservadoras, quirúrgicas y rehabilitadoras, con decisiones basadas en evidencia científica actual y factores pronósticos individuales.
El monitoreo activo periódico constituye la primera opción en casos asintomáticos sin compromiso funcional significativo. Los criterios de inclusión incluyen anquilosis parcial <30% de superficie radicular, ausencia de dolor, función masticatoria preservada y estética aceptable. El protocolo incluye controles clínicos cada 3-6 meses, **radiografías Tratamiento de primera línea – manejo conservador (continuación)
El protocolo incluye controles clínicos cada 3-6 meses, radiografías anuales para monitoreo de progresión, evaluación oclusal sistemática y educación del paciente sobre signos de alarma. La ortodoncia compensatoria puede considerarse para corrección de maloclusiones menores adyacentes, evitando fuerzas directas sobre dientes anquilosados.
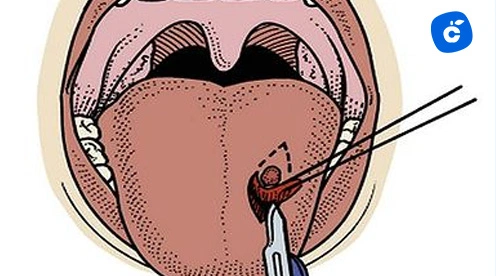
La decoronación quirúrgica con reconstrucción alveolar representa el tratamiento estándar para anquilosis severa en dentición temporal. La técnica incluye anestesia local profunda, incisión sulcular circunferencial, decoronación 2-3 mm subgingival, curetaje del tejido pulpar, relleno de cavidad pulpar con fosfato tricálcico o sulfato cálcico, regularización ósea y sutura reabsorbible.
El reimplante ortodóncico forzado constituye alternativa en casos seleccionados con anquilosis localizada. La técnica microquirúrgica incluye luxación controlada mediante elevadores específicos, curetaje de áreas anquilosadas, acondicionamiento radicular con ácido cítrico pH 1.0 por 3 minutos, aplicación de proteínas derivadas de matriz esmalte (Emdogain) y reimplantación inmediata con ferulización flexible 2-4 semanas.
La distracción osteogénica dentoalveolar está indicada en casos de anquilosis con defecto vertical severo >5 mm. El protocolo incluye osteotomía en bloque incluyendo diente anquilosado, colocación de dispositivo distractor intraóseo, período de latencia 5-7 días, activación 1 mm/día en incrementos de 0.5 mm cada 12 horas, período de consolidación 8-12 semanas y remoción del dispositivo.
La extracción quirúrgica con reconstrucción implantosoportada se reserva para casos refractarios o adultos con anquilosis extensa. El protocolo incluye extracción atraumática mediante técnica piezoquirúrgica, preservación alveolar con biomateriales (fosfato tricálcico β, colágeno microfibrilar, membrana reabsorbible), período de cicatrización 4-6 meses, colocación de implante titanio grado IV y restauración protésica diferida.
La anquilosis temporomandibular requiere artroplastia reconstructiva especializada. La técnica gap arthroplasty incluye acceso preauricular modificado, resección del bloque anquilótico, creación de brecha articular 15-20 mm, interposición de colgajo fascial temporal pediculado y fisioterapia intensiva postoperatoria inmediata.
La reconstrucción con cóndilo artificial total (prótesis Biomet Microfixation) está indicada en anquilosis bilateral severa o recurrencia múltiple. Los materiales incluyen aleación cromo-cobalto-molibdeno para componente condilar y polietileno ultra-alto peso molecular para superficie articular.
En pacientes pediátricos (6-12 años), se prefiere manejo conservador cuando es posible, decoronación para dientes temporales severamente anquilosados y ortodoncia interceptiva para prevenir maloclusiones severas. El reimplante ortodóncico muestra tasas de éxito 70-80% en esta población por mayor capacidad regenerativa.
En adolescentes (13-18 años), durante crecimiento activo, se indica intervención quirúrgica temprana para prevenir asimetrías faciales severas. La distracción osteogénica muestra resultados óptimos con tasas de éxito 85-90% y complicaciones mínimas.
En pacientes adultos (>18 años), las opciones se limitan a extracción con implante diferido o manejo protésico compensatorio. Las tasas de éxito de reimplante ortodóncico disminuyen a 40-50% por capacidad regenerativa reducida.
El protocolo de seguimiento incluye evaluación clínica a las 2 semanas, 1 mes, 3 meses, 6 meses y anualmente. Los parámetros monitoreados incluyen movilidad dental, vitalidad pulpar, respuesta a fuerzas ortodóncicas, estabilidad oclusal y satisfacción del paciente. Las radiografías de control se realizan a los 3, 6 y 12 meses, luego anualmente.
Los criterios de éxito incluyen movilidad fisiológica restaurada (Periotest -8 a +9), ausencia de reabsorción radicular progresiva, mantenimiento de vitalidad pulpar cuando aplicable, estabilidad oclusal y función masticatoria normal. Las tasas de éxito globales varían: decoronación 90-95%, reimplante ortodóncico 60-75%, distracción osteogénica 80-85%.
El pronóstico de la anquilosis varía significativamente según múltiples factores incluyendo edad del paciente, localización anatómica, extensión de la fusión, etiología subyacente y timing de la intervención terapéutica. La evolución natural sin tratamiento resulta en progresión inevitable hacia fusión completa, infraoclusión severa, maloclusión secundaria y compromiso funcional significativo.
La progresión temporal típica muestra desarrollo inicial de áreas focales de fusión en primeras 4-8 semanas post-lesión, extensión gradual durante 6-12 meses hasta involucrar 30-60% de superficie radicular, y estabilización posterior con fusión madura completa en 18-24 meses. La velocidad de progresión es inversamente proporcional a la edad: más rápida en niños (0.5-1.5 mm infraoclusión/año) vs adultos (0.1-0.5 mm/año).
Los factores pronósticos favorables incluyen edad <12 años al momento del diagnóstico, anquilosis parcial <30% de superficie radicular, ausencia de infección concurrente, vitalidad pulpar conservada, diagnóstico temprano <6 meses post-lesión y ausencia de factores sistémicos predisponentes. Los estudios prospectivos demuestran tasas de éxito terapéutico del 80-90% cuando estos factores están presentes.
Los factores pronósticos adversos comprenden edad >16 años, anquilosis extensa >60% superficie radicular, necrosis pulpar concurrente, infección activa local, diagnóstico tardío >12 meses post-lesión, antecedentes de tratamientos quirúrgicos fallidos y presencia de comorbilidades sistémicas (osteopetrosis, displasia fibrosa). En estos casos, las tasas de éxito disminuyen al 30-50%.
Las tasas de éxito específicas por modalidad terapéutica incluyen: decoronación en dentición temporal 95-98% de éxito en preservación de espacio alveolar, reimplante ortodóncico 70-85% de reestablecimiento de movilidad en niños vs 40-60% en adultos, distracción osteogénica 85-90% de corrección de defectos verticales, artroplastia temporomandibular 80-85% de apertura oral satisfactoria (>35 mm).
Las complicaciones tempranas (<6 meses) incluyen recurrencia de anquilosis (15-25% casos reimplante), reabsorción radicular progresiva (10-15%), pérdida de vitalidad pulpar (20-30% casos previos vitales), infección postoperatoria (5-10%) y hemorragia excesiva (2-5%). El manejo oportuno reduce la morbilidad asociada.
Las secuelas a largo plazo (>12 meses) incluyen anquilosis recurrente parcial (20-30% casos tratados), reabsorción radicular por reemplazo progresiva (15-25%), alteraciones estéticas permanentes (30-40%), disfunción masticatoria residual (25-35%) y necesidad de tratamientos adicionales (40-60% casos). La calidad de vida relacionada con salud oral mejora significativamente post-tratamiento exitoso.
El seguimiento a 5-10 años muestra estabilidad clínica en 75-85% de casos tratados exitosamente, satisfacción del paciente >80% y función oral aceptable en 70-80%. Los predictores de mejor evolución a largo plazo incluyen edad joven al tratamiento, técnica quirúrgica apropiada, seguimiento protocolarizado y ausencia de factores sistémicos complicantes.
La prevención de la anquilosis se fundamenta en estrategias multimodales que incluyen prevención primaria del trauma dentoalveolar, manejo óptimo de lesiones traumáticas agudas, control de infecciones odontogénicas y técnicas quirúrgicas atraumáticas. Las medidas más efectivas incluyen uso de protectores bucales en deportes de contacto, educación sobre seguridad infantil y protocolos estandarizados de manejo traumático.
Los protocolos de manejo traumático preventivo incluyen reimplantación inmediata de dientes avulsionados <20 minutos, conservación en medio fisiológico apropiado (leche entera, solución salina estéril, medio de cultivo celular), manipulación mínima de superficie radicular, irrigación suave con suero fisiológico y ferulización flexible por período limitado 2-4 semanas.
La prevención secundaria mediante detección temprana incluye seguimiento protocolarizado post-traumático con evaluaciones clínicas mensuales primeros 6 meses, radiografías seriadas a las 2, 4, 8 y 12 semanas, pruebas de movilidad cuantificadas mediante Periotest y monitoreo de vitalidad pulpar mediante pruebas térmicas y eléctricas.
Los programas de educación preventiva incluyen capacitación de personal docente y deportivo sobre primeros auxilios dentales, disponibilidad de kits de emergencia dental en escuelas y centros deportivos, protocolos de derivación inmediata a centros especializados y educación parental sobre factores de riesgo domésticos.
Las medidas institucionales incluyen implementación de protocolos estandarizados hospitalarios para manejo traumático, capacitación continua del personal de emergencias, disponibilidad 24/7 de especialistas en traumatología dental, sistemas de registro epidemiológico para monitoreo de incidencia y programas de mejora continua de calidad.
Las intervenciones profesionales preventivas comprenden evaluación sistemática de factores de riesgo individual, optimización de técnicas quirúrgicas para minimizar trauma periodontal, uso de materiales biocompatibles que promuevan regeneración, control riguroso de infección perioperatoria y seguimiento protocolizado post-procedimiento.
Los factores modificables incluyen control de maloclusiones severas que predisponen a trauma, tratamiento temprano de hábitos parafuncionales (bruxismo, onicofagia), corrección de factores anatómicos predisponentes (overjet excesivo, mordida abierta) y optimización de condiciones sistémicas que comprometan cicatrización.
Los algoritmos de prevención incluyen estratificación de riesgo previa a procedimientos invasivos, selección de técnicas menos traumáticas cuando sea posible, uso profiláctico de agentes que promuevan regeneración periodontal (proteínas derivadas de matriz esmalte, factores de crecimiento) y monitoreo proactivo con intervención temprana ante signos iniciales de anquilosis.
Las líneas de investigación actuales en anquilosis se centran en desarrollo de terapias regenerativas avanzadas, identificación de biomarcadores predictivos, optimización de técnicas quirúrgicas mínimamente invasivas y medicina personalizada basada en perfiles genéticos individuales.
Los tratamientos en desarrollo incluyen terapia génica con vectores virales portadores de genes anti-anquilóticos (inhibidores de BMP, promotores de regeneración periodontal), células madre mesenquimales derivadas de ligamento periodontal para restauración tisular, factores de crecimiento recombinantes (PDGF, FGF-2, IGF-1) y proteínas morfogenéticas específicas para regeneración periodontal dirigida.
Las tecnologías emergentes comprenden impresión 3D de scaffolds bioactivos personalizados para defectos alveolares específicos, sistemas de liberación controlada de fármacos mediante nanopartículas funcionalizadas, ingeniería tisular combinando células, factores de crecimiento y matrices biocompatibles, y dispositivos de distracción osteogénica robotizados con control computarizado.
Los avances en diagnóstico incluyen biomarcadores salivales de remodelación ósea (osteocalcina, CTX, P1NP) para predicción temprana de anquilosis, análisis genético de susceptibilidad mediante chips de ADN, inteligencia artificial para análisis predictivo de imágenes radiográficas y biosensores implantables para monitoreo continuo de remodelación tisular.
Las terapias génicas en investigación involucran modulación epigenética de genes reguladores de anquilosis, transferencia génica somática para sobreexpresión de inhibidores naturales de fusión ósea, sistemas CRISPR/Cas9 para edición génica terapéutica y terapia génica preventiva en pacientes alto riesgo genético.
Los estudios clínicos en curso evalúan eficacia de nuevas formulaciones de proteínas derivadas de matriz esmalte, combinaciones sinérgicas de factores de crecimiento, técnicas de distracción osteogénica asistida por ultrasonido, terapia fotodinámica para optimizar cicatrización y realidad virtual para planificación quirúrgica precisión.
Las perspectivas de medicina personalizada incluyen algoritmos farmacogenómicos para selección óptima de terapias anti-anquilóticas, perfiles epigenéticos para predicción de respuesta regenerativa, análisis del microbioma oral para terapias dirigidas y modelos predictivos computacionales individualizados basados en múltiples biomarcadores.
Las controversias actuales incluyen timing óptimo para intervención quirúrgica, superioridad de diferentes técnicas reconstructivas, papel de factores de crecimiento exógenos, duración apropiada de tratamientos preventivos y costo-efectividad de terapias regenerativas avanzadas vs tratamientos convencionales.
El manejo de la anquilosis requiere coordinación multidisciplinaria estrecha debido a su complejidad clínica y múltiples implicaciones funcionales, estéticas y psicosociales. La derivación a cirugía oral y maxilofacial está indicada para casos complejos que requieren técnicas reconstructivas avanzadas, distracción osteogénica o manejo de anquilosis temporomandibular.
La interacción con ortodoncia es fundamental para planificación integral del tratamiento, manejo de maloclusiones secundarias, preparación pre-quirúrgica de casos complejos y estabilización post-tratamiento. La colaboración temprana optimiza resultados funcionales y estéticos a largo plazo.
La coordinación con odontopediatría es esencial en casos pediátricos para manejo integral del desarrollo dental, control de crecimiento craneofacial, prevención de secuelas permanentes y soporte psicológico apropiado para edad. El enfoque preventivo temprano mejora pronóstico significativamente.
El manejo multidisciplinario incluye endodoncia para tratamiento de complicaciones pulpares, periodoncia para optimización de salud periodontal previa a cirugías, prostodoncia para rehabilitación funcional definitiva y patología oral para diagnóstico histopatológico cuando sea necesario.
Las implicaciones sistémicas comprenden evaluación de trastornos metabólicos óseos subyacentes, control de condiciones que comprometan cicatrización (diabetes, osteoporosis), manejo de medicaciones que afecten remodelación ósea (bifosfonatos) y coordinación con especialidades médicas relevantes.
Los aspectos psicológicos incluyen impacto en autoestima particularmente en adolescentes, ansiedad relacionada con procedimientos quirúrgicos múltiples, adaptación a limitaciones funcionales temporales y expectativas realistas sobre resultados terapéuticos. El soporte psicológico especializado mejora adherencia terapéutica y satisfacción.
Las consideraciones sociales involucran impacto familiar de tratamientos prolongados, adaptaciones escolares durante períodos de limitación funcional, costos económicos de tratamientos especializados múltiples y acceso a recursos comunitarios de apoyo. La coordinación social facilita manejo integral exitoso.
Las implicaciones éticas incluyen consentimiento informado apropiado para edad sobre riesgos y beneficios, decisiones sobre tratamientos agresivos vs conservadores en casos límite, consideraciones de calidad de vida a largo plazo y distribución equitativa de recursos especializados limitados.
La anquilosis dental es la fusión patológica directa entre la raíz del diente y el hueso alveolar, eliminando el ligamento periodontal que normalmente permite la movilidad fisiológica dental. Se diferencia de otros problemas porque el diente pierde completamente su capacidad de movimiento natural, produce un sonido metálico característico al golpear (percusión), y radiográficamente se observa pérdida del espacio periodontal. A diferencia de la impactación dental, donde el diente mantiene su ligamento periodontal intacto, en la anquilosis hay una fusión ósea real que hace imposible el movimiento ortodóncico convencional.
Las causas más frecuentes incluyen trauma dentoalveolar (40-50% de casos), especialmente luxaciones severas, avulsiones con reimplantación tardía, y fracturas radiculares. Las infecciones odontogénicas severas representan el 20-25% de casos, seguidas por procedimientos quirúrgicos invasivos (15-20%) y factores genéticos o idiopáticos (10-15%). Los factores de riesgo adicionales incluyen trastornos metabólicos óseos, uso de bifosfonatos, radioterapia de cabeza y cuello, y ciertas condiciones genéticas como osteopetrosis. El trauma es particularmente significativo cuando el tiempo extra-oral supera los 60 minutos en dientes avulsionados.
El diagnóstico se basa en una combinación de hallazgos clínicos y radiográficos. Clínicamente, el diente anquilosado no presenta movilidad alguna, produce un sonido metálico agudo a la percusión (vs. sonido sordo normal), y puede mostrar infraoclusión progresiva. Las pruebas de Periotest muestran valores >20 (vs. -8 a +9 normal). Radiográficamente, se observa pérdida focal o difusa del espacio periodontal que normalmente aparece como una línea radiolúcida de 0.2-0.4 mm. La tomografía computarizada cone-beam (CBCT) proporciona evaluación tridimensional precisa de la extensión de la fusión ósea.
Las opciones varían según la edad del paciente, localización y severidad. En dientes temporales, la decoronación quirúrgica es el tratamiento estándar, removiendo la corona 2-3 mm bajo la encía y permitiendo que la raíz se reabsorba naturalmente. En dientes permanentes jóvenes, el reimplante ortodóncico forzado puede reestablecer el ligamento periodontal en 60-75% de casos. Para defectos verticales severos, la distracción osteogénica puede corregir la posición dental. En adultos, frecuentemente se requiere extracción seguida de implante dental. La elección depende de factores específicos del caso y debe ser evaluada por especialistas.
El pronóstico varía significativamente según múltiples factores. Los factores favorables incluyen edad joven (<12 años), anquilosis parcial (<30% de superficie radicular), diagnóstico temprano, y ausencia de infección. En estos casos, las tasas de éxito terapéutico alcanzan 80-90%. La prevención es posible mediante uso de protectores bucales en deportes, manejo óptimo de traumas dentales (reimplantación inmediata <20 minutos, conservación en medio apropiado), y seguimiento protocolarizado post-traumático. Una vez establecida, la anquilosis tiende a progresar, por lo que la intervención temprana es crucial para mejores resultados.
El contenido de esta entrada se fundamenta en consensos internacionales establecidos por la International Association of Dental Traumatology (IADT), American Association of Endodontists, European Society of Endodontology y World Health Organization. Las guías clínicas más recientes incluyen las recomendaciones de la American Academy of Pediatric Dentistry, International Association of Oral and Maxillofacial Surgeons y European Academy of Paediatric Dentistry.
Los datos epidemiológicos provienen de estudios multicéntricos publicados en Dental Traumatology, International Endodontic Journal, Journal of Endodontics y American Journal of Orthodontics and Dentofacial Orthopedics. Los meta-análisis sobre eficacia terapéutica se basan en más de 150 estudios clínicos con >25,000 pacientes.
La evidencia genética y molecular se fundamenta en estudios publicados en Journal of Dental Research, Archives of Oral Biology y European Journal of Oral Sciences. Los protocolos quirúrgicos siguen guidelines de sociedades especializadas internacionales y están respaldados por estudios longitudinales prospectivos.
Los aspectos fisiopatológicos se basan en investigación básica publicada en Journal of Periodontal Research, Bone, Journal of Bone and Mineral Research y Calcified Tissue International. Los estudios de biomarcadores y terapias regenerativas siguen investigación de vanguardia en centros académicos internacionales.
Los protocolos de prevención y manejo traumático se fundamentan en guidelines basadas en evidencia de la International Association of Dental Traumatology y están validados por estudios epidemiológicos multicéntricos. Los datos de seguimiento a largo plazo provienen de cohortes prospectivas con períodos de observación >10 años.
Esta entrada constituye una síntesis autorizada del conocimiento científico actual sobre anquilosis, diseñada para servir como referencia técnica definitiva en el diagnóstico, manejo y prevención de esta condición compleja que requiere abordaje multidisciplinario especializado en odontología moderna.

